Colonoscopía
¿Qué es?
Es un procedimiento médico que permite ver las paredes del colon (mucosa) con el fin de realizar diagnóstico y/o tratamiento a enfermedades del colon, recto y ano.
¿Por qué se debe realizar?
Para realizar diagnóstico de enfermedades propias del colon o el origen de alteraciones encontradas en sus exámenes de laboratorio.
Para extraer o tomar muestras de pólipos (elevaciones en la mucosa) y su estudio por patología.
Para estudiar la presencia de sangre en heces, heces oscuras o anemias.
Para realizar diagnóstico y seguimiento de enfermedades que pueden causar cambios premalignos de la mucosa del colon como: Enfermedades inflamatorias intestinales crónicas.
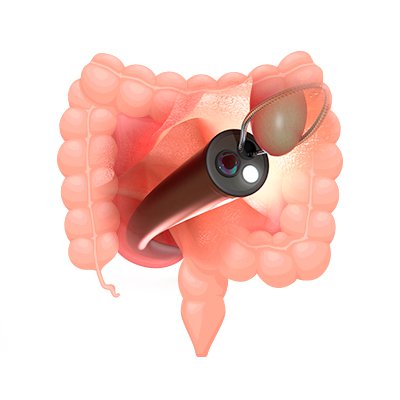

¿Cómo se realiza?
1
El paciente se debe acostar sobre su lado izquierdo, el endoscopista introducirá a través del ano un colonoscopio (tubo flexible que en su extremo más distal tiene una luz y cámara).
2
Este se avanza desde el esfínter anal hasta la comunicación del colon con el intestino delgado (válvula ileocecal), durante el recorrido se obtienen imágenes de la mucosa de todo el trayecto del colon.
3
Adicionalmente el colonoscopio permite extraer lesiones elevadas de la mucosa (pólipos) o toma de muestras para ser enviadas a patología.
Riesgos
La colonoscopia es en general un procedimiento seguro, sin embargo, como cualquier intervención médica supone algunos riesgos, además de los propios de las condiciones clínicas de base de los pacientes, lo que supone que, en un porcentaje pequeño, se pueden presentar complicaciones, aunque esta se realice de manera adecuada y siguiendo todos los protocolos de seguridad.
Aunque son poco frecuentes los riesgos más comunes son:

Eventos adversos de la canalización de vena (venopunción): enrojecimiento, dolor, infección.

Sangrado: si se necesitara quitar pólipos o tomar biopsias existe un mínimo riesgo de sangrado de la mucosa, este riesgo puede ser mayor en pacientes que padecen trastornos de la coagulación o que consumen medicamentos que alteran la coagulación como: aspirina, AINES y anticoagulantes.

Perforación intestinal: el riesgo de presentarse aumenta en pacientes que han tenido cirugías previas en el colon o tumores avanzados en el colon.
*Al presentarse una complicación se requerirán más tratamientos médicos que pueden incluir desde medicamentos hasta cirugía.
¿Qué pasos se deben seguir para realizar el procedimiento?
La colonoscopia será ordenada por un médico general o especialista. Una vez esta sea ordenada se deben realizar los trámites administrativos necesarios. Posteriormente, se recibirán las recomendaciones (verbales, escritas, digitales) para la preparación intestinal y cuidados que se deben tener previo a la realización del procedimiento.
¿Qué se puede sentir durante y después del procedimiento?
En casi la totalidad de los casos la colonoscopia se realiza con el paciente sedado, puesto que, podría llegar a presentarse algo de molestia debido a que debe introducirse aire y agua al colon para ver adecuadamente sus paredes (mucosa); todo este aire y agua se extraen en su gran mayoría antes de terminar el procedimiento, sin embargo, podrían quedar restos de ellos por lo cual puede existir una molestia abdominal leve que cederá al eliminar tanto el gas como líquido residual.
Preparación para el examen
Indicaciones importantes
Se debe informar de las enfermedades que padece el paciente y/o medicamentos que esté tomando en ese momento, ya que algunos de estos requieren cuidados especiales.
Pacientes con diabetes deben ajustar los medicamentos hipoglicemiantes e insulina dadas las restricciones dietarias y las deposiciones constantes.
Pacientes que consuman anticoagulantes, aspirina o aines deben recibir indicaciones especiales por su riesgo de sangrado.
Pacientes embarazadas deberán ser evaluadas por el especialista y definir la necesidad del procedimiento de acuerdo con el riesgo/beneficio.
Se requiere tener el colon lo más limpio posible, ya que esto mejora la visualización de sus paredes, para esto se formulan laxantes y se dan recomendaciones de dieta días previos al procedimiento.
Los antihipertensivos se deben tomar en dosis usuales, solo que el inmediatamente previo al procedimiento se debe tomar con la menor cantidad de líquido, al igual que la levotiroxina en pacientes con trastornos de la tiroides.
Si el paciente tiene historias clínicas y/o exámenes relacionados (radiografía de abdomen, ecografía, tomografía o resonancia de abdomen, etc.) con los síntomas por los que le ordenaron la colonoscopia, debe llevarlos el día del procedimiento para ser revisados por el especialista.
Suele estar contraindicada en pacientes con: falla cardiaca descompensada, infarto del miocardio o intervenciones cardiacas recientes, sospecha de perforación intestinal y cirugía abdominal reciente.
Dieta Recomendada
48h Antes del procedimiento
Lo que debe consumir
Se recomienda consumir una dieta blanda: pollo, sopas, papa cocida o en puré sin cáscara.
Lo que debe evitar
Se recomienda evitar alimentos altos en residuos como: granos, verduras, frutas con semilla, alimentos integrales, cereales, lácteos, así como las bebidas alcohólicas.
24h Antes del procedimiento
Lo que debe consumir
Iniciar una dieta líquida clara, esto se refiere a cualquier líquido que permita ver el fondo del recipiente en el que este se encuentre: agua, té, jugos y caldos colados.
Lo que debe evitar
Se deben evitar los líquidos de color rojo u oscuros, bebidas gaseosas y alcohólicas.
*Condiciones especiales como el estreñimiento crónico requerirán tiempos más prolongados en los cambios en a dieta y en ocasiones podrán requerir uso de medicamentos adicionales, si así lo considera el médico tratante.
Preguntas frecuentes
¿Es necesario realizarme exámenes previos a la colonoscopia?
La realización de exámenes complementarios previo a la colonoscopia debe ser definida por el médico tratante. Los pacientes con antecedentes de trastornos hematológicos o de la coagulación, enfermedad hepática o renal crónica, seguramente requerirán exámenes de laboratorio.
¿Es un procedimiento ambulatorio?
Si, la colonoscopia es un procedimiento que permite que el paciente vuelva a su casa después de ser realizado si no se presentan complicaciones. Sin embargo, dado que el paciente recibirá medicamentos sedantes debe asistir con un acompañante y esperar a que los efectos de estos pasen para su egreso. En unos pocos casos los pacientes que se someten al procedimiento podrían presentar complicaciones que pueden requerir tratamientos adicionales y/u hospitalización.
¿Qué cuidados debo tener posterior a una colonoscopia?
Los pacientes que reciben sedación deben permanecer en observación hasta asegurarse que hayan pasado los efectos de esta. Posterior al egreso del hospital no deben realizar actividades que requieran mucha atención como: conducir vehículos, usar maquinaria pesada o tomar decisiones importantes. Además, durante este tiempo se vigilarán las posibles complicaciones que se pudieran derivar del procedimiento.
Cuando el paciente esté recuperado se da de alta, previa entrega del reporte del procedimiento y se le indica si debe o no reclamar resultados de muestras enviadas a patología. Una vez esté en su domicilio puede continuar con la dieta usual.
Los resultados del procedimiento y de patología, deben ser llevados y revisados por su médico tratante para así definir la conducta definitiva.
Si presenta signos de alarma cómo: dolor abdominal muy intenso o persistente, abdomen muy distendido y duro, náuseas o vómito persistentes, vómito con sangre, sangrado por el recto o materia fecal con sangre o de color negro, dolor en el pecho, dificultad para respirar o perdida del estado de conciencia, debe consultar de inmediato al servicio de urgencias.


